https://style.nikkei.com/article/DGXKZO14453580U7A320C1TCC001
2017/3/27付 日本経済新聞 朝刊
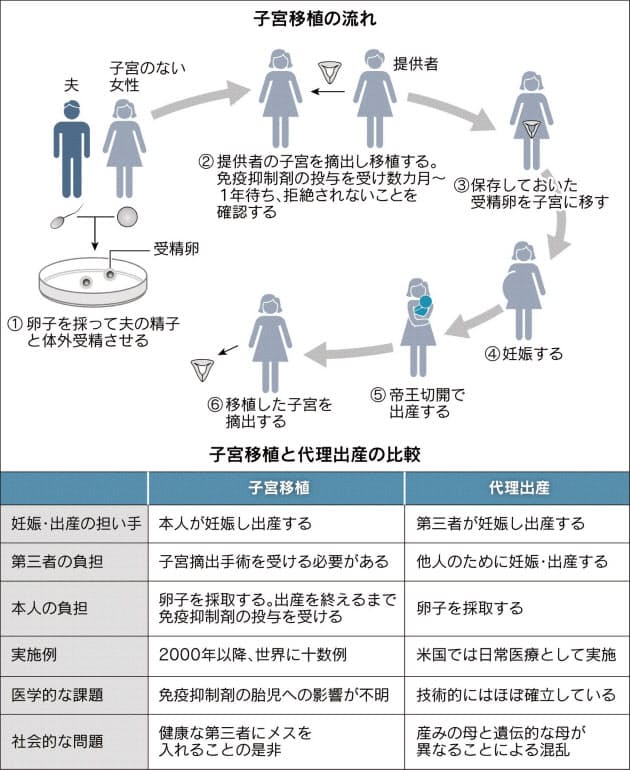
病気のために子宮を持たない人に第三者の子宮を移植して妊娠・出産につなげる「子宮移植」の実施に向けた動きが明らかになった。慶応大学などのグループが臨床研究の実施に向け、今年中にも同大の倫理委員会に提出する準備を進めている。子宮のない人が子どもを持つことを可能にする一方、提供者は大きな手術を受ける必要がある。出産のために第三者の体にメスを入れてよいかという倫理面でも議論を呼びそうだ。
子宮移植は世界では2000年から試みられており、14年にスウェーデンで初めて子どもが誕生した。対象は、生まれつき子宮がない「ロキタンスキー症候群」という病気の女性だ。4000~5000人に1人の割で起きるとされる。子宮がんなどで子宮を失った女性も対象になる。
移植を望む人は卵子を採って体外受精し、凍結保存したうえで、第三者の子宮を移植する。提供者は母や姉妹などの親族のほか、海外では脳死者のこともある。移植後は数カ月から1年ほど、免疫抑制剤を服用しながら様子を見、移植した子宮が拒絶されず機能することを確認する。その後受精卵を子宮に戻し、妊娠につなげる。
出産は帝王切開だ。産後、次の子どもを望まない場合は子宮を摘出する。移植した子宮が体内にある間は免疫抑制剤を服用し続ける必要があるためだ。
日本では慶大や東京大学などのグループが研究を進めてきた。サルを使った実験では、いったん子宮を取りだし、元に戻して妊娠、出産させることに成功。サルの子宮を摘出して別のサルに移植するなどの実験を重ねている。
慶大は昨年、医学的な問題や倫理面の課題を検討する作業部会を設置した。産婦人科や小児科の医師に移植コーディネーターらを加え、月に1回、議論を重ねている。チームは年内に学内の倫理委員会に申請することを検討している。
■選択肢を増やす
不妊に悩む人を支援するNPO「Fine」の松本亜樹子理事長は「子宮がないことで男性とつき合えないと思っている人は多い。当事者には切実な問題だ」と力をこめる。「(移植という)選択肢があるだけで人生の選び方が変わり、結婚や出産が考えられるようになるという人も多い」
子宮のない人が子どもを持つには、代理出産や養子という選択肢もある。臓器移植の専門医らでつくる日本移植学会の湯沢賢治副理事長は「代理出産には実績があるが、子宮移植はまだ試行段階。子宮移植と代理出産で、どちらの負担が少ないか検討すべきだ」と話す。
子宮摘出は10時間以上もかかる大きな手術で、死亡のリスクもゼロではない。「まずは日本産科婦人科学会(日産婦)や日本生殖医学会で議論をする必要がある」と指摘する。
生殖医療に詳しい埼玉医科大学の石原理教授は「日本では母親や親族以外に提供者がいるとは考えにくい。本当に自発的に同意しているのかどうか、厳しく確認する仕組みが必要だと思う」と話す。
日本産科婦人科学会は代理出産を認めていない。代理母の負担が大きい、家族関係が複雑になるなどが理由だ。
■移植法の対象外
脳死者からの移植には臓器移植法があるが、子宮は同法の対象外で、現状では脳死者からの移植はできない。「生体移植には法規制がない。臨床研究の規制もほとんどない」と生命倫理学者の●(きへんに勝、ぬで)島次郎・東京財団研究員は警鐘を鳴らす。「命にかかわる病気ではない不妊症のために、健康な人の体にメスをいれていいのか疑問だ。バランス感覚が問われる」
子宮移植には、母親が免疫抑制剤を使っていることで赤ちゃんに影響はないのかなど、医学的な課題も少なくない。どんな人が移植の対象になるのか、どんな人の提供を認めるのか、脳死者からの提供を認めるべきかといった社会的な問題もある。
長年、生殖医療に携わってきた慶大の吉村泰典名誉教授は「医療者だけで判断すべき問題ではない。社会全体で考えるべきだ」と話している。
◇ ◇
■スウェーデンで複数の出産例
最初の子宮移植は2000年に、サウジアラビアで実施された。産後出血のために子宮を摘出した26歳の女性に、別の女性の子宮を移植した。しかし、移植後に子宮が壊死(えし)し、出産には至らなかった。11年にはトルコで脳死者からロキタンスキー症候群の女性に子宮が移植された。妊娠はしたが、出産にはつながらなかった。
子宮移植を受けた女性が初めて出産に至ったのは14年。早くから子宮移植に取り組んでいたスウェーデンのイエーテボリ大学のチームが手術した。これまで計9人が移植を受け6人が妊娠、5人が出産した。9人中8人がロキタンスキー症候群の女性で、1人は子宮頸(けい)がんで子宮を失った人だった。提供者は母親や姉、義母、友人などで、平均53歳だった。
15年に中国で母から、16年に米国で脳死ドナーから移植を受けた例があるが、いずれも成功していない。
(藤井寛子)
[日本経済新聞朝刊2017年3月27日付]

0 件のコメント:
コメントを投稿